Obesitas
 | Neem het voorbehoud bij medische informatie in acht. Raadpleeg bij gezondheidsklachten een arts. |
| Obesitas | ||||
|---|---|---|---|---|
 | ||||
Drie silhouetten voor resp. normaal, overgewicht, obees (rechts) | ||||
| Coderingen | ||||
| ICD-10 | E66 | |||
| ICD-9 | 278 | |||
| OMIM | 601665 | |||
| DiseasesDB | 9099 | |||
| MedlinePlus | 003101 | |||
| eMedicine | med/1653 | |||
| MeSH | C23.888.144.699.500 | |||
| ||||
Obesitas (verwante en min of meer synonieme termen zijn zwaarlijvigheid, vetzucht, corpulentie, dikheid, adipositas en ernstig overgewicht) is een medische aandoening waarbij zich zoveel lichaamsvet heeft opgehoopt dat dit een negatief effect kan hebben op de gezondheid. Dit kan leiden tot een kortere levensverwachting en/of meer gezondheidsproblemen.[1][2] De autoriteiten beschouwen het dan ook als een van de ernstigste problemen voor de volksgezondheid in de 21e eeuw.[3]
Mensen met een queteletindex of body mass index (BMI) hoger dan 30 kg/m2 worden als obees beschouwd.[4] De BMI wordt berekend door het lichaamsgewicht in kilo's te delen door het kwadraat van de lengte in meters. Zwaarlijvigheid is bij wilde dieren vrij zeldzaam, maar niet ongewoon bij mensen en bij huisdieren, die vaak overvoed zijn en te weinig bewegen.
In een groot deel van de moderne wereld (vooral in de westerse wereld) worden mensen met obesitas beschaamd en gestigmatiseerd. Dit fenomeen wordt "fatshaming" genoemd. Toch werd het vroeger algemeen gezien als een symbool van rijkdom en vruchtbaarheid, en in sommige delen van de wereld is dat nog steeds zo.[2][5]
Etymologie
Het woord obesitas komt van het Latijnse obesus dat "vet of volgegeten" betekent. Ēsus is het voltooide deelwoord van edere (eten), waar ob (te veel) aan is toegevoegd.[6] Het gebruik van het woord in het Engels werd in 1611 voor het eerst in de Oxford English Dictionary gedocumenteerd door Randle Cotgrave.[7]
Gevolgen voor de gezondheid
Obesitas vergroot het risico op verschillende ziekten, met name hartaandoeningen, type 2 diabetes, obstructieve slaapapneu, bepaalde vormen van kanker, artrose[2] en astma[2][8][9]. Obesitas wordt meestal veroorzaakt door een combinatie van een buitensporige inname van voedselenergie (te veel eten), gebrek aan lichaamsbeweging en genetische aanleg. Mensen met obesitas hebben vaak last van hun zwaarlijvigheid. Ze kunnen door het extra gewicht vaak moeilijker lopen en bewegen. Dit belemmert hen vervolgens in het verhogen van hun activiteitenniveau teneinde gewicht te verliezen.
In sommige gevallen ligt de oorzaak echter voornamelijk in de genen, endocrieneaandoeningen, medicijnen of een psychische ziekte. Er is weinig bewijs voor de opvatting dat sommige obese personen weinig eten en toch zwaarder worden door een trage stofwisseling; doorgaans verbruiken obese mensen meer energie dan hun slanke tegenhangers vanwege de energie die nodig is voor de instandhouding van een groot lijf.[10][11]
De Wereldgezondheidsorganisatie stelt dat obesitas aanzienlijk bijdraagt aan diverse ziekten, waaronder diabetes mellitus type 2 (44%), hart- en vaatziekten (23%) en kanker (7-41%).[12]
Ook obstructieve slaapapneu, bepaalde vormen van kanker, artrose[2] en astma[2][8][9] worden in verband gebracht met een te hoog lichaamsgewicht. Daardoor verkort obesitas de levensverwachting.[2]
Sterfte
 |  | |
Relatieve sterfterisico naar BMI in 10 jaar in de VS voor blanke mannen (links) en vrouwen (rechts) die nog nooit hebben gerookt.[13] | ||
Obesitas is wereldwijd een van de belangrijkste vermijdbare doodsoorzaken.[3][14][15]
Terwijl sterke zwaarlijvigheid veel gezondheidsproblemen veroorzaakt, hebben degenen die enigszins te zwaar zijn weinig verhoogde mortaliteit. Uit onderzoek uit 2006[16] bleek dat een gering overgewicht al leidt tot een vergrote sterftekans. Voor personen tussen de 30 en 62 geldt dat elke 0,45 kg extra de kans om binnen 26 jaar te overlijden, met 1-2% verhoogt, zoals uit de Framingham Heart Study blijkt.
Uit grootschalige Amerikaanse en Europese onderzoeken is gebleken dat het risico op vroegtijdig overlijden bij niet-rokers het kleinst is bij een BMI van 20 tot 25 kg/m2[13][17] en bij rokers bij een BMI van 24 tot 27 kg/m2. Het risico neemt toe bij veranderingen in beide richtingen.[18][19] In een 16 jaar durend onderzoek is verband gevonden tussen een BMI hoger dan 32 en een verdubbeling van het sterftecijfer onder vrouwen.[20] In de Verenigde Staten veroorzaakt obesitas naar schatting tussen de 111.909 en ruim 365.000 sterfgevallen per jaar.[2][15] In Europa worden 1 miljoen (7,7%) sterfgevallen toegeschreven aan overgewicht.[21][22] Gemiddeld verlaagt obesitas de levensverwachting met zes tot zeven jaar:[2][23] een BMI van 30 tot 35 verlaagt de levensverwachting met twee tot vier jaar,[17] terwijl ernstige obesitas (BMI > 40) de levensverwachting met 10 jaar verlaagt.[17]
Ziekten
Zwaarlijvigheid gaat gepaard met een verhoogd risico op vele lichamelijke en geestelijke aandoeningen.
De gevolgen voor de gezondheid zijn globaal in twee categorieën te verdelen: gevolgen die toe te schrijven zijn aan een verhoogd vetgehalte (zoals artrose, obstructieve slaapapneu, rugpijn, artrose van heupen, enkels en knieën, depressie en lage zelfwaardering, sociale stigmatisatie) en die voortkomen uit een verhoogd aantal vetcellen (diabetes, kanker en cardiovasculaire ziekte en niet-alcoholische leververvetting).[2][24] Deze laatste categorie ziekten komt meestal tot uiting in een metabool syndroom,[2] een combinatie van medische aandoeningen, waaronder diabetes mellitus type 2, hoge bloeddruk, hoog cholesterolgehalte in het bloed en hoog triglyceridengehalte.[25]
Bij een toename van het lichaamsvet verandert de reactie van het lichaam op insuline, wat kan leiden tot insulineresistentie. Het verhoogde vetgehalte veroorzaakt ook een pro-inflammatoire toestand[26][27] en een protrombotische toestand.[24][28]
Deze complicaties worden ofwel rechtstreeks door obesitas veroorzaakt of hangen indirect daarmee samen door factoren met dezelfde oorzaak, zoals een slecht eetpatroon of een zittend leven. Er is niet altijd een sterke samenhang tussen obesitas en specifieke aandoeningen. De relatie met type 2 diabetes behoort tot de sterkste. Overmatig lichaamsvet is de oorzaak van 64% van de gevallen van diabetes bij mannen en van 77% bij vrouwen.[29]
In overeenstemming met gegevens uit de cognitieve epidemiologie bevestigen een groot aantal onderzoeken dat obesitas gepaard gaat met cognitieve stoornissen.[30] Het is op dit moment niet duidelijk of obesitas cognitieve stoornissen veroorzaakt, of andersom.
Ook onvruchtbaarheid komt veel voor bij zwaarlijvigheid.
| Medisch vakgebied | Aandoening | Medisch vakgebied | Aandoening |
|---|---|---|---|
| Cardiologie |
| Dermatologie | |
| Endocrinologie en voortplantingsgeneeskunde |
| Maag-darm-leverheelkunde | |
| Neurologie | Oncologie[43] | ||
| Psychiatrie |
| Longziekten | |
| Reumatologie en orthopedie | Urologie en nefrologie |
Obesitasparadox
Hoewel er voldoende bewijs is voor de negatieve gevolgen van obesitas voor de menselijke gezondheid, lijken bepaalde subgroepen juist gezonder te zijn bij een verhoogde BMI. Dit verschijnsel wordt wel de 'obesitasparadox' genoemd.[52] Deze paradox is voor het eerst beschreven in 1999 bij mensen met overgewicht of obesitas die hemodialyse ondergingen;[52] daarna is dit verschijnsel vastgesteld bij mensen met hartfalen en perifeer arterieel vaatlijden (PAV).[53]
Bij mensen met hartfalen was het sterftecijfer lager bij een BMI tussen 30,0 en 34,9 dan bij mensen met een normaal gewicht. De verklaring die hiervoor wel is gegeven, is dat mensen vaak gewicht verliezen naarmate ze steeds zieker worden.[54] Hetzelfde is vastgesteld bij andere soorten hartziekten. Mensen met obesitas klasse 1 en een hartziekte hebben niet meer bijkomende hartproblemen dan mensen met een normaal gewicht en een hartziekte. Mensen met ernstiger obesitas lopen echter wel een groter risico op meer hartproblemen.[55][56] Zelfs na een cardiale bypassoperatie is het sterftecijfer niet hoger bij overgewicht en obesitas.[57] In een onderzoek is vastgesteld dat de grotere overlevingskans te verklaren was door de agressievere behandeling van obese patiënten na een hartaanval.[58] Een ander onderzoek liet zien dat obesitas geen voordeel oplevert bij patiënten met perifeer arterieel vaatlijden die ook chronische obstructieve longziekte (COPD) hebben.[53]
Volksgezondheid
De Wereldgezondheidsorganisatie voorspelde in 2008 dat overgewicht en obesitas op korte termijn de traditionele volksgezondheidsproblemen zoals ondervoeding en infectieziekten zal vervangen als de belangrijkste oorzaak van slechte gezondheid.[59] Obesitas is een probleem voor de volksgezondheid en voor beleidsmakers vanwege haar wijdverspreidheid, kosten en gezondheidseffecten.[60] De gezondheidszorg probeert te begrijpen welke omgevingsfactoren verantwoordelijk zijn voor het toenemend voorkomen van obesitas en deze factoren te corrigeren. Oplossingen worden gezocht in het veranderen van de factoren die een overvloedige voedselinname veroorzaken en lichaamsbeweging afremmen. Het gaat hier om maatregelen zoals gesubsidieerde maaltijdprogramma's op scholen, het beperken van reclame voor junkfood voor kinderen[61] en het beperken van de beschikbaarheid van gezoete frisdranken op scholen.[62] Bij het inrichten van stedelijke gebieden wordt meer aandacht besteed aan toegankelijkheid van parken en het ontwikkelen van loop- en fietsroutes.[63]
Er zijn veel landen en groepen die rapporten hebben gepubliceerd met betrekking tot obesitas. In 1998 werden de eerste US Federal Guidelines gepubliceerd onder de titel Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults: The Evidence Report.[64] In 2006 publiceerde het Canadian Obesity Network het rapport "Canadian Clinical Practice Guidelines (CPG) on the Management and Prevention of Obesity in Adults and Children". Dit is een uitvoerige richtlijn op basis van wetenschappelijk bewijs over de aanpak van de behandeling en het voorkomen van overgewicht en obesitas bij volwassenen en kinderen.[65]
In 2004, werd in Groot-Brittannië door het Royal College of Physicians, de Faculty of Public Health en het Royal College of Paediatrics and Child Health het rapport "Storing up Problems" gepubliceerd, waarin het groeiende probleem van obesitas in het Verenigd Koninkrijk werd benadrukt.[66] In hetzelfde jaar publiceerde het Health Select Committee van het House of Commons zijn "meest omvangrijke onderzoek [...] ooit uitgevoerd" naar de effecten van obesitas op de gezondheid en de maatschappij in Groot-Brittannië en mogelijke manieren om het probleem aan te pakken.[67] In 2006 heeft het National Institute for Health and Clinical Excellence (NICE) een richtlijn uitgegeven voor de diagnose en behandeling van obesitas, met beleidsadviezen voor niet-gezondheidsorganisaties zoals gemeenteraden.[68] In een rapport uit 2007 van Derek Wanless in opdracht van het King's Fund werd gewaarschuwd dat als er geen verdere actie wordt ondernomen, obesitas de National Health Service financieel lam kan leggen.[69]
Er wordt gezocht naar alomvattende aanpakken om de toename van obesitas het hoofd te kunnen bieden. Het "Obesity Policy Action" (OPA) platform maakt onderscheid tussen verschillende niveaus van beleid. 'Upstream'beleid richt zich op veranderingen op maatschappelijk niveau, 'midstream'beleid probeert het gedrag van individuele mensen te veranderen om obesitas te voorkomen en 'downstream'-beleid probeert mensen met obesitas te genezen.[70]
Geschiedenis
Vóór de 20e eeuw kwam obesitas zelden voor.[71]
De Grieken waren de eersten die obesitas als een medische aandoening beschouwden.[71] Hippocrates schreef dat "Corpulentie niet alleen een ziekte op zich is, maar ook de voorbode van andere ziekten".[2] De Indische chirurg Sushruta (6e eeuw v. Chr.) legde een verband tussen obesitas en diabetes en hart- en vaatziekten.[72] Hij adviseerde lichamelijke inspanning om de aandoening en bijwerkingen te bestrijden.[72] De mensheid heeft het grootste deel van haar geschiedenis moeten worstelen met voedselschaarste.[73] Daarom wordt obesitas historisch als een teken van welvaart en voorspoed beschouwd. Het kwam veel voor onder de hoge ambtenaren in Europa in de middeleeuwen en de renaissance[74] en in klassieke beschavingen in Oost-Azië.[75]
Met het begin van de industriële revolutie besefte men dat de militaire en economische macht van landen afhankelijk was van zowel de lichaamsomvang als de kracht van de soldaten en arbeiders.[76] Het verhogen van de gemiddelde BMI van wat tegenwoordig als ondergewicht wordt beschouwd naar wat nu normaal is, speelde een belangrijke rol bij de ontwikkeling van industriële samenlevingen.[76] Als gevolg daarvan namen lengte en gewicht beide toe gedurende de 19e eeuw in ontwikkelde landen. In de 20e eeuw bereikte de lichaamslengte van de mens zo'n beetje het maximum van wat genetisch mogelijk was, en groeide lichaamsgewicht veel meer dan lichaamslengte, wat tot obesitas leidde.[76] In de jaren 50 nam kindersterfte door de toenemende welvaart in ontwikkelde landen af, maar naarmate lichaamsgewicht toenam, kwamen ook hart- en nierziekten vaker voor.[76][77]
Gedurende deze periode zagen verzekeringsmaatschappijen het verband tussen gewicht en levensverwachting en verhoogden ze de premies voor mensen met overgewicht.[2]

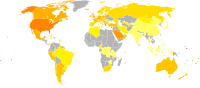 | 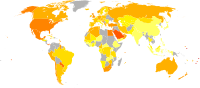 | |
Wereldwijde obesitaspercentages onder mannen (links) en vrouwen (rechts).[78] ■ <5% ■ 5–10% ■ 10–15% ■ 15–20% ■ 20–25% ■ 25–30% ■ 30–35% ■ 35–40% ■ 40–45% ■ 45–50% ■ 50–55% ■ >55% | ||
In de periode vlak na de Tweede Wereldoorlog tot 1960 steeg het gewicht van de gemiddelde persoon in de Verenigde Staten, maar slechts weinigen waren zwaarlijvig. In 1960 was vrijwel de volledige bevolking goed gevoed, maar werd men in het algemeen niet te zwaar. In de periode sinds 1980 heeft de groei in het aantal zwaarlijvigen epidemische vormen aangenomen. In 1997 erkende de Wereldgezondheidsorganisatie obesitas officieel als een wereldwijde epidemie.[76]
In de Europese Unie had in 2008 meer dan de helft van de volwassen bevolking overgewicht of obesitas. Gemiddeld was 15,5% van de bevolking obees (BMI van meer dan 30 kg/m2). Voor de meeste Europese landen, waaronder Nederland, was dit meer dan een verdubbeling ten opzichte van de cijfers van 1988.[79] In 2008 had 35% van de wereldbevolking overgewicht, terwijl 10% van de mannen en 14% van de vrouwen obees was.[12] Dit cijfer is veel hoger in welvarende gebieden, zoals de Verenigde Staten, waar in 2008 62% overgewicht had en 26% obees was en in Australië, waar deze cijfers respectievelijk 35% en 28% zijn.[12] Het percentage ernstige obesitas stijgt in de Verenigde Staten, Australië en Canada sneller dan het totale obesitaspercentage.[80][81][82]
Deze toename is het meest opvallend in stedelijke gebieden.[83] De enige regio in de wereld waar obesitas niet algemeen voorkomt is Sub-Saharisch Afrika.[2]
Historische trends van jeugdobesitas
Jeugdobesitas heeft in de 21e eeuw epidemische vormen aangenomen: de percentages stijgen zowel in de ontwikkelde wereld als in de ontwikkelingslanden. Obesitas bij kinderen en adolescenten wordt gedefinieerd als een BMI hoger dan de 95e percentiel.[84] De referentiegegevens waarop deze percentielen berusten, stammen uit de periode 1963 tot 1994 en zijn dus niet vertroebeld door de recente stijgingen van obesitaspercentages.[85] Obesitas bij kinderen is in de periode sinds de jaren 80 van de vorige eeuw met een factor twee tot vijf toegenomen in ontwikkelde landen en bijna viermaal in ontwikkelingslanden.[86] Het obesitaspercentage onder Canadese jongens steeg van 11% in de jaren 80 tot meer dan 30% in de jaren 90 van de vorige eeuw, onder Braziliaanse kinderen steeg dat percentage in dezelfde periode van 4 tot 14%.[87] Circa 18% van de kinderen in de VS is obees.[86]
Historische trends van voedingspatronen
 |  | |
Kaart van beschikbare energie uit voeding per persoon per dag in 1961 (links) en 2001–2003 (rechts), uitgedrukt in kcal/persoon/dag.[88] ■ geen gegevens ■ <1600 ■ 1600–1800 ■ 1800–2000 ■ 2000–2200 ■ 2200-2400 ■ 2400–2600 ■ 2600–2800 ■ 2800-3000 ■ 3000-3200 ■ 3200-3400 ■ 3400–3600 ■ >3600 | ||
De hoeveelheid voedselenergie per persoon verschilt aanmerkelijk tussen regio's en landen. Deze hoeveelheid is ook in de loop der tijd sterk veranderd.[88] Tussen het begin van de jaren 70 en het einde van de jaren 90 nam de gemiddelde beschikbare hoeveelheid calorieën per persoon per dag (de hoeveelheid gekocht voedsel) toe in alle delen van de wereld, met uitzondering van Oost-Europa. In de Verenigde Staten was de beschikbaarheid het hoogst met 3654 calorieën per persoon in 1996.[88] Dit nam verder toe tot 3754 in 2003.[88] Aan het eind van de jaren 90 beschikten Europeanen over 3394 calorieën per persoon, in de ontwikkelingslanden in Azië was dat 2648 calorieën per persoon en in Afrika ten zuiden van de Sahara 2176 calorieën per persoon.[88][89] Er is verband gevonden tussen de totale calorieconsumptie en obesitas.[90]

De wijdverbreide beschikbaarheid van voedingsrichtlijnen[91] heeft weinig bijgedragen aan een oplossing van de problemen van overeten en een slechte keuze van voedingsmiddelen.[92] Tussen 1971 en 2000 is het obesitaspercentage in de Verenigde Staten gestegen van 14,5% naar 30,9%.[93] In diezelfde periode nam de gemiddelde consumptie van voedselenergie toe. De gemiddelde stijging bedroeg voor vrouwen 335 calorieën per dag (van 1542 calorieën in 1971 tot 1877 calorieën in 2004), terwijl de gemiddelde stijging voor mannen 168 calorieën per dag was (van 2450 calorieën in 1971 tot 2618 calorieën in 2004). Het grootste deel van deze extra voedselenergie bestond uit een toegenomen consumptie van koolhydraten in plaats van vet.[94] De voornaamste bron van deze extra koolhydraten zijn gezoete dranken, die nu bijna 25% van de dagelijkse voedselenergie van jonge volwassenen in Amerika vormen,[76] en chips.[95] Wetenschappers zijn van mening dat de consumptie van gezoete dranken bijdraagt aan de toename van obesitas.[96][97] Een recente studie naar eetgewoonten en het ontwikkelen van overgewicht en diabetes legt een direct verband tussen de hoeveelheid koolhydraten en deze aandoeningen.
Naarmate samenlevingen steeds afhankelijker worden van grote porties energierijke fast-foodmaaltijden wordt het verband tussen fast-foodconsumptie en obesitas zorgwekkender.[98] In de Verenigde Staten is tussen 1977 en 1995 de consumptie van fast-foodmaaltijden verdrievoudigd en de geconsumeerde voedselenergie uit deze maaltijden verviervoudigd.[99]
Mensen met obesitas geven hun voedselconsumptie voortdurend te laag op in vergelijking met mensen met een normaal gewicht.[100] Dit blijkt zowel uit calorimeteronderzoek van mensen[101] als uit directe observatie.
Interessant genoeg is het aantal Amerikanen dat een dieet volgt eveneens gegroeid sinds de toename van zwaarlijvigheid. Inmiddels is bekend dat diëten op de korte termijn het overgewicht kunnen laten afnemen, maar dat men na verloop van tijd toch weer in gewicht toeneemt. Aan dit fenomeen, bekend als jojo-effect, liggen complexe hormonale en neurologische processen ten grondslag.
Landbouwbeleid en -technieken in de Verenigde Staten en Europa hebben geleid tot prijsdalingen voor voedsel. In de Verenigde Staten heeft subsidiëring van maïs, soja, tarwe en rijst volgens de landbouwwet van de VS de voornaamste bronnen van bewerkte levensmiddelen goedkoop gemaakt ten opzichte van fruit en groenten.[102]
Controversieel is echter de gedocumenteerde tendens uit de VS dat zowel de energie- als de (verzadigd)vetinname in de periode 1971-2000 significant zijn gedaald, terwijl de consumptie van koolhydraatbronnen is gestegen. Uit geschiedkundig oogpunt blijkt ook dat een aantal parameters van onze voeding ten opzichte van de neolithicum drastisch is veranderd. Een van deze parameters is de glykemische index, maar ook de algehele samenstelling van de macronutriënten is veranderd: wij eten tegenwoordig meer koolhydraten en minder vetten en proteïnen.[103] Inmiddels is in meerdere onderzoeken duidelijk geworden dat wanneer mensen, en niet alleen mensen met overgewicht maar ook met diabetes mellitus (suikerziekte), graanproducten uit hun dieet houden (Low-Carb), de vetzuren en cholesterol zich verbeteren en er wordt zelfs een daling gezien van de bloedsuikerwaarden.[bron?] Ook het gewicht verbetert, niet alleen door de lagere calorie-intake maar tevens doordat de hypothalamus weer gevoelig wordt voor leptine door de verlaging van de triglyceriden.
Historische trends van weinig bewegen
Een zittend leven speelt een belangrijke rol bij obesitas.[104] Wereldwijd heeft een grote verschuiving plaatsgevonden naar lichamelijk minder belastend werk:[83][105][106] momenteel krijgt minstens 60% van de wereldbevolking te weinig beweging.[105] De hoofdoorzaken zijn de toename van mechanisch vervoer en de toename van thuiswerken met arbeidsbesparende technologie.[83][105][106] Elk jaar brengt een groter deel van de werkende bevolking de volledige werkdag achter een bureau of computer door. Kinderen lijken lichamelijk minder actief te worden doordat ze minder lopen en minder aan gymnastiek en sport doen.[107] Wereldwijde trends in actieve vrijetijdsbesteding in de vorm van lichaamsbeweging zijn niet geheel duidelijk. De Wereldgezondheidsorganisatie meldt dat mensen over de hele wereld minder actieve bezigheden kiezen om te recreëren, terwijl uit een Fins onderzoek[108] juist een toename bleek en een onderzoek uit de Verenigde Staten geen substantiële verandering te zien gaf in lichaamsbeweging als vrijetijdsbesteding.[109]
Zowel bij kinderen als bij volwassenen is er verband tussen het aantal uren televisie kijken en het risico op obesitas.[110][111][112] Uit een overzicht bleek dat 63 van 73 onderzoeken (86%) aantoonden dat obesitas in de kinderjaren toenam met een toegenomen blootstelling aan media, waarbij de toename van obesitasgevallen gelijke tred hield met de toename van het aantal uren televisie kijken.[113]
Geschiedenis van de visie op obesitas
Door de eeuwen heen zagen veel culturen obesitas als het gevolg van karakterzwakte. De obesus of het dikke personage in de Griekse komedie was een veelvraat en een figuur waarmee de spot gedreven werd. In christelijke tijden werd voedsel beschouwd als een poort naar de zonden vadsigheid en lust.[5]
Historisch is zwaarlijvigheid niet altijd als een probleem gezien. Vooral als uitdrukking van het tegendeel van hongersnood kon een obees lichaam een ideaal zijn, dat juist in de volkscultuur vaak terugkeert. Het slankheidsideaal is ontstaan bij maatschappelijke bovenlagen en pas later algemeen geworden.[114]
In de moderne westerse cultuur wordt overgewicht vaak gezien als onaantrekkelijk, en wordt obesitas veelal in verband gebracht met verschillende negatieve stereotypen. Mensen van alle leeftijden kunnen sociaal worden gestigmatiseerd en het doelwit zijn van pesterijen of door anderen worden gemeden. Obesitas is wederom een reden voor discriminatie.[115]
In de westerse samenleving zijn de algemene opvattingen over gezond lichaamsgewicht anders dan de opvattingen over het ideaalgewicht, en beide opvattingen zijn sinds het begin van de 20e eeuw veranderd. Het gewicht dat als ideaal wordt beschouwd is sinds de jaren 20 lager geworden. Dit blijkt uit het feit dat de gemiddelde lengte van winnaars van de Miss America-verkiezingen van 1922 tot 1999 met 2% is toegenomen, terwijl hun gemiddelde gewicht met 12% is afgenomen.[116] Aan de andere kant zijn de opvattingen over gezond gewicht de andere kant op veranderd. In Groot-Brittannië was het gewicht waarbij mensen zichzelf als te zwaar beschouwden in 2007 aanzienlijk hoger dan in 1999.[117] Men vermoedt dat deze veranderingen het gevolg zijn van toenemende vetzucht, waardoor extra lichaamsvet steeds meer als normaal wordt beschouwd.[117] In veel delen van Afrika wordt obesitas nog steeds als een teken van welvaart en welzijn beschouwd. Dit is vooral gangbaar geworden sinds het begin van de hiv-epidemie.[2]
Obesitas in de kunst
De eerste beelden van het menselijk lichaam 20.000 tot 35.000 jaar geleden zijn voorstellingen van obese vrouwen. Sommigen schrijven de Venusbeeldjes toe aan de gewoonte om vruchtbaarheid te benadrukken, terwijl anderen van mening zijn dat ze de "vetheid" in de mensen van die tijd weergeven.[5] Corpulentie is echter afwezig in zowel Griekse als Romeinse kunst, waarschijnlijk in overeenstemming met hun idealen met betrekking tot gematigdheid. Deze trend werd grotendeels voortgezet in de christelijke Europese traditie, waarbij alleen mensen met een lage sociaal-economische status obees werden afgebeeld.[5]
Tijdens de middeleeuwen en de renaissance werd obesitas vaak als een teken van welvaart beschouwd, en kwam het vrij vaak voor onder de elite: De Toscaanse Generaal Alessandro del Borro toegeschreven aan Charles Mellin, 1645.[74] Tijdens de renaissance begonnen sommige leden van de hogere stand met hun grote omvang te pronken, zoals te zien is in portretten van Hendrik VIII en Alessandro del Borro.[5] Rubens (1577–1640) beeldde regelmatig stevige vrouwen in zijn schilderijen af, waarvan de term Rubensvrouw is afgeleid. Deze vrouwen behielden echter hun zandloperfiguur dat verband hield met vruchtbaarheid.[118] Gedurende de 19e eeuw veranderden de opvattingen over obesitas in de westerse wereld. Na eeuwen waarin obesitas synoniem was met welvaart en sociale status, begon men nu slankheid als de gewenste norm te zien.[5]
-
 Venus van Willendorf uit 24.000–22.000 v. Chr.
Venus van Willendorf uit 24.000–22.000 v. Chr. -
 Portret van Gerard Andriesz Bicker, 1640. Obesitas is niet uitsluitend een modern verschijnsel, maar kwam - zij het minder frequent - ook in vroeger eeuwen reeds voor.
Portret van Gerard Andriesz Bicker, 1640. Obesitas is niet uitsluitend een modern verschijnsel, maar kwam - zij het minder frequent - ook in vroeger eeuwen reeds voor. -
 Een zeer zwaarlijvige man met een opvallende dubbele kin en een snor, in het zwart gekleed met een zwaard aan zijn linkerzijde.
Een zeer zwaarlijvige man met een opvallende dubbele kin en een snor, in het zwart gekleed met een zwaard aan zijn linkerzijde.
Definitie en classificatie
Obesitas is een medische aandoening waarbij zich zoveel overtollig lichaamsvet heeft opgehoopt dat dit een nadelig effect op de gezondheid kan hebben.[1] Of er sprake is van obesitas wordt bepaald met de queteletindex of body mass index (BMI) en verder beoordeeld aan de hand van de vetverdeling volgens de taille-heupverhouding en het totaal van risicofactoren voor hart- en vaatziekten.[119][120] De BMI is nauw verbonden met het percentage lichaamsvet en de totale hoeveelheid lichaamsvet.[121]
Bij kinderen is een gezond gewicht leeftijds- en geslachtsafhankelijk. Obesitas bij kinderen en pubers wordt niet in een absoluut getal weergegeven, maar in verhouding tot een historisch normale groep, zodat er sprake is van obesitas bij een BMI hoger dan de 95e percentiel.[84] De referentiegegevens waarop deze percentielen waren gebaseerd dateren uit de periode van 1963 tot 1994, en zijn dus niet verstoord door de recente gewichtsstijgingen.[85]
BMI
Bij mensen is de meest gebruikte maat voor zwaarlijvigheid de queteletindex of Body Mass Index (BMI). De BMI wordt berekend door het lichaamsgewicht te delen door het kwadraat van de lichaamslengte:
De Wereldgezondheidsorganisatie (WHO) heeft in 1997 (gepubliceerd in 2000), de volgende BMI-classificatie vastgesteld:[4]
- Ondergewicht: een BMI beneden 18,5 kg/m2
- Normaal gewicht: een BMI variërend tussen 18,5 en 24,99 kg/m2
- Overgewicht: een BMI tussen 25,00 en 29,99 kg/m2
- Obesitas klasse 1: een BMI tussen 30,00 kg/m2 en 34,99 kg/m2
- Obesitas klasse 2: een BMI tussen 35,00 kg/m2 en 39,99 kg/m2
- Obesitas klasse 3: een BMI vanaf 40,00 kg/m2
Sommige instanties hebben nog enkele wijzigingen aangebracht in de definities van de WHO. Hieronder een veelgebruikte indeling van de obesitasklassen, de exacte grenzen staan (soms) nog ter discussie.[80]
- Obesitas: een BMI tussen 30,00 kg/m2 en 34,99 kg/m2
- Ernstige obesitas: een BMI tussen 35,00 kg/m2 en 39,99 kg/m2
- Morbide obesitas: een BMI vanaf 40,00 kg/m2 Van morbide obesitas is reeds sprake bij een BMI van meer dan 35 kg/m2, indien er zich samenhangende problemen voordoen: gewrichts-, hart- of longklachten, suikerziekte, hoge bloeddruk
- Superobesitas: een BMI vanaf 50,00 kg/m2
Aangezien Aziatische bevolkingsgroepen negatieve gezondheidsconsequenties ervaren bij een lagere BMI dan blanken, hebben sommige landen obesitas geherdefinieerd. In Japan begint obesitas al vanaf een BMI van 25[122], terwijl in China de grens van obesitas bij een BMI van 28 ligt.[123]
Wat betreft kinderen varieert een gezonde BMI naargelang de leeftijd en het geslacht van het kind.
De BMI is geen volledige diagnose, in zoverre dat deze niet de vetdistributie binnen het lichaam in overweging neemt, en de relatieve vet- spier- en botbijdragen aan het totale lichaamsgewicht negeert. Een krachtige atleet kan door zijn BMI als te zwaar worden gerangschikt (toe te schrijven aan een zwaar spierstelsel), terwijl ten onrechte een "normale" BMI kan worden gediagnosticeerd in het geval van een bejaarde persoon met zeer lage vetvrije massa. Een BMI-score alleen is ontoereikend als diagnose, omdat de BMI niet in staat is om vet van vetvrije massa te onderscheiden en ook geen rekening houdt met gevaarlijk buikvet. Bij 'normaal gewicht obesitas' is er sprake van een normaal lichaamsgewicht, maar hoge lichaamsvetpercentages met dezelfde gezondheidsrisico's als obesitas.
Andere methoden
Andere manieren om zwaarlijvigheid te bepalen zijn de bepaling van het percentage lichaamsvet, de taille-heup ratio en de heupomtrek.
- Percentage lichaamsvet. Onder wetenschappers wordt dit beschouwd als de betrouwbaarste methode om overgewicht te bepalen. BMI is slechts een manier om het lichaamsvetpercentage te benaderen. Precieze meting van het lichaamsvetpercentage is echter moeilijk. Er bestaan verschillende methoden van variërende moeilijkheidsgraad en complexiteit. Het lichaamsvetpercentage kan onder meer gemeten worden via huidplooimeting, waarbij op zekere plaatsen van de huid precies wordt gemeten wat de dikte van de onderhuidse vetlaag is.
- Heupomtrek en taille-heupverhouding meten een veelvoorkomende vorm van obesitas, namelijk buikobesitas of centrale obesitas, die gekarakteriseerd wordt door overmatige opslag van vet in de buikregio en in de peritoneale holte. Ze blijken vergelijkbaar te zijn met de BMI in de mate waarin ze het risico op metabolische afwijkingen als diabetes type II kunnen voorspellen, en zijn mogelijk beter dan BMI in het voorspellen van het risico op hart- en vaatziekten. Een taille-heupverhouding groter dan 0,85 bij vrouwen en groter dan 0,9 bij mannen geldt als overgewicht, vanaf 0,85 respectievelijk 1,0 als adipositas[124].
Oorzaken en risicofactoren
Zwaarlijvigheid is over het algemeen een resultaat van een combinatie van factoren.
Voeding
De belangrijkste factor is te veel voeding tot zich nemen in relatie tot het energieverbruik van het lichaam. Op individueel niveau wordt een combinatie van overmatige voedselconsumptie en gebrek aan lichaamsbeweging dan ook beschouwd als de verklaring voor de meeste gevallen van obesitas.[125] In een beperkt aantal gevallen is de oorzaak in de eerste plaats een genetische, een medische of een psychische aandoening.[126] Daarentegen wordt de snelle stijging van obesitas op maatschappelijk niveau gezien als het gevolg van bewerkt[127], gemakkelijk verkrijgbaar en smakelijk voedsel,[128] een toenemende afhankelijkheid van auto's en machinale productie.[129][130]
Andere factoren
- eetziekte zoals eetbuistoornis
- toename van de hoeveelheid koolhydraten en toegevoegde suikers in de voeding, met name fructose[86]
- Stress[131]
In 2006 werden in een overzicht nog tien andere mogelijke redenen voor de recente toename van obesitas opgesomd:
- te weinig slaap
- hormoonverstorende stoffen (milieuvervuiling die het vetmetabolisme verstoort)
- minder afwisseling in de omgevingstemperatuur
- afname van het roken, roken onderdrukt namelijk de eetlust
- toegenomen gebruik van medicijnen die gewichtstoename kunnen veroorzaken (bijv. atypische antipsychotica)
- relatief groter wordende leeftijds- en etnische groepen waarvan de leden vaak zwaarder zijn
- zwangerschap op hogere leeftijd (waardoor kinderen gevoeliger kunnen zijn voor obesitas)
- epigenetische risicofactoren die van generatie op generatie worden doorgegeven
- natuurlijke selectie op een hogere BMI
- kiezen voor een vergelijkbare partner dat leidt tot een concentratie van risicofactoren voor obesitas (daardoor neemt het aantal mensen met obesitas verhoudingsgewijs toe).[132]
Hoewel er een aanzienlijke hoeveelheid bewijs is dat de invloed van deze mechanismen op de toename van obesitas ondersteunt, is het definitieve bewijs nog niet geleverd en stellen de auteurs dat deze factoren waarschijnlijk minder invloed hebben dan de factoren die in de vorige alinea zijn beschreven.
Bij jeugdobesitas dragen, net als bij obesitas bij volwassenen, vele factoren bij aan de stijgende percentages. Veranderingen in eetgewoonten en minder lichaamsbeweging worden gezien als de twee belangrijkste oorzaken van de stijgende percentages.[133] Omdat jeugdobesitas vaak tot op volwassen leeftijd blijft bestaan, worden obese kinderen vaak onderzocht op hypertensie, diabetes, hyperlipidemie en leververvetting.[125]
Genetische oorzaken

Net als veel andere medische aandoeningen is obesitas het gevolg van wisselwerking tussen genetische en omgevingsfactoren. Polymorfisme in meerdere genen die de eetlust en de stofwisseling regelen, leiden tot een aanleg voor obesitas indien er voldoende voedselenergie beschikbaar is. Sinds 2006 zijn meer dan 41 van deze genen in verband gebracht met het ontstaan van obesitas indien een gunstige omgeving aanwezig is.[135] Mensen met twee kopieën van het FTO-gen (het gen dat verband houdt met vetmassa en obesitas) wegen gemiddeld 3–4 kg meer en lopen een 1,67 keer zo groot risico op obesitas in vergelijking met mensen zonder het risico-allel.[136] Het percentage van obesitas dat kan worden toegeschreven aan genetische oorzaken varieert van 6% tot 85%, afhankelijk van de onderzochte bevolkingsgroep.[137]
Obesitas is een belangrijk kenmerk van enkele syndromen, zoals het syndroom van Prader-Willi, het syndroom van Bardet-Biedl, het syndroom van Cohen en het MOMO-syndroom. (Soms wordt de term "niet-syndromale obesitas" gebruikt om deze aandoeningen uit te sluiten.)[138] Bij mensen die al op jonge leeftijd ernstige obesitas hadden (dat is jonger dan 10 jaar en een BMI van meer dan 3 standaarddeviaties dan normaal), heeft 7% een DNA-puntmutatie.[139]
In onderzoeken gericht op erfelijke patronen in plaats van op specifieke genen, is gebleken dat 80% van de nakomelingen van twee obese ouders obesitas had, tegen minder dan 10% van nakomelingen van ouders met een normaal gewicht.[140]
Evolutionaire hypothese
De thrifty gene hypothese stelt dat mensen vanwege voedselschaarste tijdens de menselijke evolutie vatbaar zijn voor obesitas. Het vermogen om gebruik te maken van zeldzame periodes van voedselovervloed door de energie op te slaan als vet, zou een evolutionair voordeel bieden in tijden van wisselende beschikbaarheid van voedsel. Mensen met meer vetreserves zouden beter in staat zijn om te overleven in tijden van schaarste. Deze neiging tot vetopslag zou echter juist slecht zijn in een maatschappij waarin voedsel altijd beschikbaar is.[141]
Dit wordt geïllustreerd door de geschiedenis van volkeren welke eeuwenlang in schaarste hebben geleefd en nu meer voedsel tot hun beschikking hebben. Het bekendste fenomeen hierin zijn de mensen op het eiland Nauru in de buurt van Australië. Dit eiland ligt ver van het vasteland en werd circa 3000 jaar geleden bereikt met grote zeekano's. De eerste bewoners van Nauru waren in staat tot die grote oversteek, doordat zij weinig voedsel snel opsloegen als vet en dit weer langzaam verbrandden. Sinds enkele decennia is de welvaart 'toegenomen' onder andere door de winning van fosfaat op het eiland, waardoor men er Westers ging eten (toename van vetten en koolhydraten). Dat dit niet strookt met hun natuurlijke aanleg, blijkt uit het feit dat inmiddels 90% van de mensen op Nauru overgewicht heeft en 40% Diabetes (hoogste ter wereld). De levensverwachting is derhalve laag. Ook op andere eilanden in de Grote Oceaan is dit waargenomen; ieder kent wel de foto's van slanke meisjes op Hawaï in strooien rokjes maar in het hier en nu worden die zeldzaam. Een ander volk dat het genetisch model ondersteunt, zijn de Pima Indianen in Noord-Amerika. Tot de jaren vijftig leefden zij vrij traditioneel maar na de komst van goedkope koolhydraten en vetten is hun gewicht dramatisch gestegen en wordt ook diabetes veel vaker gezien. In Samoa is 60-75% van de volwassen bevolking obees.
Deze theorie heeft veel kritiek gekregen en er zijn andere op evolutie gebaseerde theorieën voorgesteld, zoals de drifty gene hypothese en de thrifty phenotype hypothese.[142][143] Hoewel sommige mensen misschien een genetische tendens tot zwaarlijvigheid hebben, is het pas met de vermindering van fysieke activiteit en een beweging naar hoogcaloriediëten van de moderne maatschappij dat obesitas wijdverspreid is geworden.
Dat de rol van dikmakende genen beperkt is, blijkt uit het volgende: tussen 1990 en 2001 is het aantal mensen dat zwaarlijvig is met 61% gestegen. Deze trend zet zich wereldwijd voort en beperkt zich niet tot Europa en de Verenigde Staten. Sinds eind jaren tachtig is obesitas in Latijns-Amerika en Azië sterk in opmars. Het ontwikkelen van obesitas is dus multifactorieel bepaald; er is een zekere aanleg voor nodig boven op een verkeerde voeding en/of verkeerd voedingspatroon. In een aantal studies is aangetoond dat flesgevoede kinderen meer risico lopen op het ontwikkelen van obesitas. Zo ook bij kinderen van moeders waar gedurende de zwangerschap de bloedglucosewaarden te hoog of juist te laag zijn geweest. Opvallend is het aantal personen met overgewicht die geboren zijn tijdens de hongerwinter van 1944-1945, juist in een tijd dat voedsel niet in grote hoeveelheden voorhanden was.[bron?]
Andere aandoeningen
Sommige lichamelijke en psychische aandoeningen en de medicijnen die worden gebruikt om die te behandelen, kunnen het risico op obesitas vergroten. Onder de medische aandoeningen die het risico op obesitas vergroten zijn enkele zeldzame genetische syndromen (zie boven), maar ook enkele aangeboren of later verkregen aandoeningen zoals: hypothyreoïdie, syndroom van Cushing, groeihormoondeficiëntie[144] en de eetstoornissen 'binge'-eten en nachtelijk eten.[2] Obesitas wordt echter niet gezien als een psychische stoornis en is daarom niet als psychische stoornis opgenomen in de DSM-IVR.[145] Het risico op overgewicht en obesitas is hoger bij mensen met dan bij mensen zonder psychische stoornis.[146]
Sommige medicijnen kunnen zorgen voor gewichtstoename of veranderingen in de lichaamssamenstelling. Dit betreft o.a. insuline, sulfonylureumderivaten, thiazolidinedionen, atypische antipsychotica, antidepressiva, steroïden, bepaalde anti-epileptica (fenytoïne en valproïnezuur), pizotifeen en sommige vormen van hormonale anticonceptiva.[2]
Roken
Roken heeft een aanzienlijk effect op lichaamsgewicht. Mensen die stoppen met roken komen gemiddeld 4,4 kg (mannen) respectievelijk 5 kg (vrouwen) aan.[147] Veranderende percentages rokers hebben echter weinig effect op het totale obesitaspercentage gehad.[148]
Virussen en bacteriën
Het onderzoek naar het effect van virussen en bacteriën op de stofwisseling staat nog in de kinderschoenen. Er zijn verschillen in darmflora gevonden tussen magere en obese mensen. Er zijn aanwijzingen dat de darmflora in obese en magere mensen van invloed kan zijn op de capaciteit van de stofwisseling. Gedacht wordt dat deze kennelijke verandering in stofwisselingscapaciteit tot een groter vermogen tot energieopslag in de vorm van vet leidt en zo bijdraagt aan het ontstaan van obesitas. Of deze verschillen de directe oorzaak of het gevolg zijn van obesitas moet nog onomstotelijk worden vastgesteld.[149]
Bij mensen en verschillende diersoorten is verband gevonden tussen virussen en obesitas. Zo heeft recent onderzoek aangetoond dat besmetting met een adenovirus zwaarlijvigheid bij dieren (o.a. kippen en muizen) kan veroorzaken. Er moet nog verder worden onderzocht of dat voor de mens ook geldt en als dat het geval is, in welke mate dit verband heeft bijgedragen aan de toename van obesitas.[150]
Sociale klasse

Wereldwijd varieert het verband tussen sociale klasse en BMI. Een onderzoeksoverzicht uit 1989 toonde aan dat in ontwikkelde landen vrouwen uit een hogere sociale klasse minder vaak dik waren. Voor mannen werd geen verschil gevonden tussen de verschillende sociale klassen. In ontwikkelingslanden waren vrouwen, mannen en kinderen van hogere sociale klassen vaker obees.[151] In 2007 is dit onderzoek herhaald en werden dezelfde verbanden gevonden, maar in mindere mate. Dat dit verband minder sterk geworden is, wordt toegeschreven aan de effecten van globalisering.[152] In ontwikkelde landen is het aantal volwassenen met obesitas, en het percentage van tieners met overgewicht, gerelateerd aan inkomensongelijkheid. Een vergelijkbaar beeld is te zien in verschillende staten in de VS: meer volwassenen, zelfs in hogere sociale klassen, hebben overgewicht in staten met een grotere ongelijkheid.[153]
Er zijn vele verklaringen naar voren gebracht voor het verband tussen BMI en sociale klasse. Aangenomen wordt dat in ontwikkelde landen de rijken beter in staat zijn om gezonde voeding te kopen, ze onder grotere sociale druk staan om slank te blijven en betere kansen hebben op lichamelijke fitheid. In ontwikkelingslanden zouden de mogelijkheid om voedsel te kopen, hoog energieverbruik door lichamelijke arbeid en een culturele voorkeur voor een dikker lichaam bijdragen aan de waargenomen patronen.[152] De houding van mensen in iemands leven ten opzichte van lichaamsgewicht kan ook een rol spelen bij het ontwikkelen van obesitas: onder vrienden, verwanten en echtgenoten zijn overeenkomsten in BMI-veranderingen in de loop van de tijd gevonden.[154] Stress en vermeende lage sociale status lijken het risico op obesitas te vergroten.[153][155][156]
Maatschappelijke oorzaken
In ontwikkelingslanden speelt urbanisatie een rol bij de toename van obesitas. In China is het totale obesitaspercentage lager dan 5%, maar in sommige steden is het hoger dan 20%.[157]
Hogere efficiëntie in de landbouw in combinatie met landbouwsubsidies in de Verenigde Staten en Europa, hebben tot voedselprijzen voor consumenten geleid die lager zijn dan op welk eerder moment in geschiedenis ook. Suiker en glucosestroop, twee substantiële bronnen van voedselenergie, vallen onder de meest gesubsidieerde producten door de overheid van de Verenigde Staten.
De toegenomen marketingactiviteiten wordt ook vaak een rol toebedeeld. In de vroege jaren tachtig hief het bewind van president Reagan de meeste verordeningen betreffende reclame gericht op kinderen op. Dientengevolge steeg het aantal reclamespots dat door het gemiddelde kind wordt gezien, en een groot deel hiervan was voor fastfood en suikergoed. Dit laat echter onverlet dat de obesitasgolf in Amerika al vanaf begin jaren zestig opkwam, en dat obesitas een wereldwijd fenomeen is.
De veranderingen in de prijs van minerale olie en benzine worden ook verondersteld effect gehad te hebben, aangezien het nu, in tegenstelling tot tijdens de jaren zeventig, betaalbaar is om overal naartoe te rijden in de Verenigde Staten. Tezelfdertijd zijn meer gebieden gebouwd zonder parken.
Ook van invloed is het stijgende aantal huishoudens met twee inkomens, dus waarvan één ouder niet meer thuis blijft om voor het huis en het gezin te zorgen. Dit verhoogt het aantal restaurant- en meeneemmaaltijden. In de keuken heeft de magnetron ervoor gezorgd dat men meer snackt en minder vers voedsel eet. Sinds 1980 hebben fast-foodrestaurants een enorme groei doorgemaakt, zowel in omzet als in aantal klanten.
In de Verenigde Staten bestaat verband tussen het aantal kinderen dat iemand heeft en zijn/haar risico op obesitas. Het risico van vrouwen groeit met 7% per kind, dat van mannen met 4% per kind.[158] Dit kan gedeeltelijk worden verklaard door het feit dat het hebben van jonge kinderen bij westerse ouders tot minder lichaamsbeweging leidt.[159]
Pathofysiologie

Flier heeft de vele mogelijke pathofysiologische mechanismen opgesomd die betrokken zijn bij het ontstaan en in stand houden van obesitas.[160] Dit onderzoeksterrein was nog nauwelijks betreden tot aan de ontdekking van leptine in 1994.
Sinds deze ontdekking van leptine zijn er nog veel meer hormonale mechanismen ontdekt die een rol spelen bij de regulering van eetlust en voedselinname, opslagpatronen van vetweefsel en de ontwikkeling van insulineresistentie. Na de ontdekking van leptine, zijn ook ghreline, insuline, orexine, PYY 3-36, cholecystokinine, adiponectine en nog vele andere stoffen bestudeerd die bij deze processen een rol spelen. Adipokinenn zijn stoffen die door vetweefsel worden geproduceerd; hun activiteiten lijken van invloed te zijn op veel aan obesitas gerelateerde aandoeningen.
Leptine en ghreline vullen elkaar aan wat betreft hun invloed op de eetlust. Ghreline wordt geproduceerd door de maag en regelt de eetlust op korte termijn (d.w.z. aandrang om te eten als de maag leeg is en te stoppen met eten als de maag vol is). Leptine wordt geproduceerd door vetweefsel om de opslag van vetreserves in het lichaam te controleren en regelt de eetlust op de lange termijn (d.w.z. dat het stimuleert om meer te eten als er weinig vetreserve is en minder als er veel van is). Een belangrijke theorie rondom leptine is is dat mensen met overgewicht normale hoeveelheden of zelfs meer leptine aanmaken in hun vetcellen, maar dat de negatieve terugkoppeling op de hersenen (hypothalamus) verstoord is. Er blijkt verder een relatie tussen de hoogte van de triglyceriden in het bloed (bepaalde vetten) en de mate waarin leptine wordt geblokkeerd. Slechts bij zeer weinig mensen met overgewicht is het stuk chromosoom dat voor leptine codeert defect. Die mensen hebben een tekort aan leptine en bij hen kan toediening van leptine nuttig zijn, maar de meeste mensen met obesitas hebben veel leptine in hun lichaam en zijn dus waarschijnlijk ongevoelig voor die stof.[161] Deze ongevoeligheid verklaart waarschijnlijk ten dele waarom toediening van leptine bij de meeste obese mensen de eetlust niet onderdrukt.[160]

Hoewel leptine en ghreline niet centraal worden geproduceerd, regelen ze de eetlust door hun inwerking op het centraal zenuwstelsel. Ze zijn, samen met andere aan eetlust gerelateerde hormonen, vooral van invloed op de hypothalamus, een deel van de hersenen dat de voedselconsumptie en het energieverbruik reguleert. Er zijn diverse circuits binnen de hypothalamus die bijdragen aan de rol van de hypothalamus bij het op elkaar afstemmen van de diverse aspecten van de eetlust. Het melanocortinecircuit wordt daarvan het beste begrepen.[160] Dit circuit begint in een gedeelte van de hypothalamus, de nucleus arcuatus, dat signalen verstuurt naar de laterale hypothalamus (LH) and ventromediale hypothalamus (VMH), respectievelijk de centra voor voeding en verzadiging.[162]
De nucleus arcuatus bevat twee afzonderlijke groepen neuronen.[160] De eerste groep zorgt voor de productie van neuropeptide Y (NPY) en agouti-gerelateerd peptide (AgRP), en heeft een stimulerende invloed op de laterale hypothalamus en een remmende invloed op de ventromediale hypothalamus. De tweede groep zorgt voor de productie van pro-opiomelanocortine (POMC) en cocaïne- en amfetaminegereguleerd transcript (CART), en heeft een stimulerende invloed op de ventromediale hypothalamus en een remmende invloed op de laterale hypothalamus. Bijgevolg stimuleren NPY/AgRP-neuronen de voedselinname en remmen ze de verzadiging, terwijl POMC/CART-neuronen de verzadiging stimuleren en de voedselinname remmen. Beide groepen neuronen in de nucleus arcuatus worden gedeeltelijk gereguleerd door leptine. Leptine remt de NPY/AgRP-groep, terwijl het de POMC/CART-groep stimuleert. Als leptine niet goed werkt (doordat er een tekort aan is of doordat er sprake is van weerstand tegen leptine) leidt dat dus tot overmatige voedselinname, en kan dit de oorzaak zijn van sommige vormen van genetische of verworven obesitas.[160]
Behandeling
Dieet en lichaamsbeweging zijn de belangrijkste onderdelen van de behandeling van obesitas. Het is mogelijk de kwaliteit van de voeding te verbeteren door minder energierijk voedsel (met minder vet en vooral minder suiker) en meer voedingsvezels te eten. Eventueel kan men anti-obesitasmedicijnen gebruiken om de eetlust of de vetopname te remmen, in combinatie met een passend dieet. Wanneer dieet, lichaamsbeweging en medicatie geen effect hebben, kan een maagballon helpen om gewicht te verliezen. Ook is het mogelijk om de maaginhoud te verkleinen en/of de darm in te korten door middel van een maagverkleining met een operatie. Hierdoor treedt er eerder verzadiging op en vermindert het vermogen om voedingsstoffen uit voedsel op te nemen.[68][163]
De behandeling van zwaarlijvigheid berust op de twee pijlers van een in energie beperkt dieet en verhoogde lichaamsbeweging.[125]
- Vroeger werd bij behandeling van zwaarlijvigheid gestreefd naar het bereiken van een normaal gewicht. Deze doelstelling blijkt in de praktijk voor heel veel patiënten niet haalbaar. Ook blijkt uit sommig medisch onderzoek dat een beperkt gewichtsverlies van 5-15% de risico's op complicaties al sterk vermindert. Daarom wordt tegenwoordig veeleer gestreefd naar dat beperkte gewichtsverlies. Belangrijker nog dan gewichtsverlies is het vasthouden hiervan. Want dieetprogramma's leiden weliswaar tot gewichtsverlies op korte termijn,[164] maar het is vaak moeilijk om dit gewichtsverlies vast te houden. Hiervoor is het vaak nodig om lichaamsbeweging en minder eten tot een permanent onderdeel van iemands leefpatroon te maken.[165][166] Het succespercentage van gewichtsverlies op lange termijn door verandering van leefstijl is laag, variërend van 2-20%.[167] Het veranderen van het eet- en leefpatroon is wel effectief voor het beperken van overmatige gewichtstoename tijdens de zwangerschap en verbetert de resultaten voor zowel de moeder als het kind.[168]
- Veel onderzoek concentreert zich op nieuwe medicijnen om zwaarlijvigheid te bestrijden, die als het grootste gezondheidsprobleem gezien wordt van de ontwikkelde landen. Sommige voedingsdeskundigen zijn van mening dat deze onderzoeksfondsen beter besteed zouden kunnen worden aan advies over goede voeding, gezond eten en het bevorderen van een actievere levensstijl. Een medicijn dat wel voor zwaarlijvigheid wordt voorgeschreven, als het houden van een dieet en lichaamsbeweging niet werkt, is orlistat. Het middel is momenteel algemeen verkrijgbaar en is goedgekeurd voor langdurig gebruik. Het gewichtsverlies van gemiddeld 2,9 kg in 1 tot 4 jaar is echter bescheiden en er is weinig bekend over de effecten van dit geneesmiddel op complicaties van obesitas op langere termijn.[169] Het gebruik veroorzaakt vaak darmproblemen als bijwerking[169] en er zijn zorgen geuit over negatieve bijwerkingen op de nieren.[170] Er zijn nog twee andere medicijnen beschikbaar. Lorcaserin (Belviq) is vergeleken met een placebo en leidt in een jaar tijd tot een gemiddeld gewichtsverlies van 3,1 kg (3% van het lichaamsgewicht) meer dan de placebo.[171] Een combinatie van fentermine en topiramaat (Qsymia) is ook enigszins werkzaam.[172] Rimonabant en sibutramine zijn vanwege geringe werkzaamheid en hoog risico op ernstige bijwerkingen inmiddels van de markt gehaald.
- Ook wordt bariatrische chirurgie gebruikt om de maagcapaciteit (verlaagt voedselinname) en/of de lengte van de darm (verlaagt voedselopname) te beperken. Dit kan bijvoorbeeld door middel van een maagverkleining door het afnieten van een deel van de maag, door het in de maag brengen van een opblaasbare ballon, door het verwijderen van een deel van de lengte van de darm (gastric bypass). Opereren bij ernstige obesitas leidt tot langdurig gewichtsverlies en minder sterfte. In een onderzoek werd bariatrische chirurgie vergeleken met standaard maatregelen voor gewichtsverlies. Na 10 jaar bleek chirurgie tot een gewichtsverlies van 10% tot 25% (afhankelijk van het soort operatie dat werd uitgevoerd) en 29% minder sterfte te leiden.[173]
Het verwijderen of omleiden van een deel van de lengte van de darm levert het meeste gewichtsverlies op en bovendien een verbetering van eventuele suikerziekte. Dit hangt waarschijnlijk samen met de afgifte van hormonen door de darm, die op insuline inwerken en daarnaast een verzadigd gevoel geven. Het gewichtsverlies bedraagt gemiddeld ongeveer 50 tot 60 kilo, maar daar staat een sterfte van 0,1% tot 1% tegenover. Bariatrische chirurgie als behandeling van zwaarlijvigheid is dan ook alleen een geschikte behandeling voor mensen bij wie het overgewicht forse risico's met zich meebrengt:- BMI van hoger dan 40 of
- BMI van hoger dan 35 en nog andere risicofactoren, zoals suikerziekte, hoge bloeddruk, hart- en vaatziekten, slaapapneu[174][175]
- Vanwege de kosten en de risico's op complicaties zoeken onderzoekers echter naar andere effectieve, maar minder ingrijpende behandelmethodes.
- Onderzoek in 2013-2014 van de Rijksuniversiteit Groningen en de Purdue University wijst uit dat het contraproductief is om mensen met overgewicht te wijzen op hun eigen verantwoordelijkheid betreffende hun gewicht (ongezond eten, weinig bewegen) en te wijzen op het feit dat ze de samenleving veel geld kosten. Het effect is vaak dat de persoon in kwestie zal volharden in het ongezonde gedrag. Wanneer echter gewezen wordt op andere oorzaken voor het overgewicht (zoals het overaanbod van ongezonde levensmiddelen en snacks) dan blijkt de persoon met overgewicht eerder geneigd te zijn om voor gezond voedsel te kiezen. De resultaten zijn gepubliceerd in het wetenschappelijke tijdschrift Psychology and Health.[176]
Behandelingen die bij kinderen worden toegepast, zijn vooral beïnvloeding van de leefwijze en technieken die tot gedragsverandering moeten leiden, al heeft stimulering van lichaamsbeweging bij kinderen tot nu toe weinig succes.[177] In de VS zijn geneesmiddelen voor deze leeftijdscategorie niet toegelaten.[87] In een Cochrane Systematic Review van 2018 werd onderzocht of leefstijlinterventies de cognitieve vaardigheden en schoolprestaties van jongeren met overgewicht en obesitas verbeteren. De invloed van leefstijlinterventies op cognitieve vaardigheden en schoolprestaties bij jongeren met overgewicht en obesitas kan slechts gedeeltelijk en met beperkte bewijskracht worden aangetoond. Zo hebben interventies die de fysieke activiteit verhogen een positief effect op de cognitieve vaardigheden, maar niet op de prestaties voor wiskunde en lezen. Daarnaast kunnen voedingsinterventies de algemene schoolprestaties verbeteren van obese jongeren, maar niet die van kinderen met overgewicht. Gezondheidswerkers en opvoeders moeten zich ervan bewust zijn dat leefstijlinterventies bij jongeren met overgewicht en obesitas niet enkel gezondheidsparameters verbeteren, maar ook extra voordelen kunnen opleveren op vlak van cognitieve vaardigheden en schoolprestaties. Verder onderzoek is echter nodig. [178]
Economische gevolgen
Naast de gevolgen voor de gezondheid leidt obesitas tot veel problemen, waaronder nadelen voor de werkgelegenheid[179][180] en hogere bedrijfskosten. Deze gevolgen zijn voelbaar in alle lagen van de maatschappij, van individuen tot ondernemingen en overheden.
In 2005 bedroegen de medische kosten van obesitas in de VS naar schatting US$ 190,2 miljard of 20,6% van alle medische kosten,[181][182][183] terwijl de kosten van obesitas in Canada in 1997 naar schatting CA$ 2 miljard (2,4% van de totale gezondheidskosten) waren.[125] De totale jaarlijkse directe kosten van overgewicht en obesitas in Australië waren in 2005 A$21 miljard. Australiërs met overgewicht en obesitas kregen bovendien A$ 35,6 miljard aan overheidssubsidie.[184] De schattingen van jaarlijkse uitgaven aan dieetproducten lopen alleen in de VS al uiteen van $ 40 tot $ 100 miljard.[185] In 2022 wees onderzoek uit dat de totale kostenpost van overgewicht en obesitas bij volwassenen in Nederland ruim 79 miljard euro per jaar bedraagt.[186]
Preventieprogramma's voor obesitas blijken de behandelingskosten voor ziekten in verband met obesitas te verminderen. Hoe langer mensen echter leven, des te meer medische kosten ze maken. Onderzoekers concluderen hieruit dat het terugdringen van obesitas de volksgezondheid weliswaar verbetert, maar dat het de algehele gezondheidskosten waarschijnlijk niet vermindert.[187]

Obesitas kan tot sociale stigmatisatie en nadelen in werkgelegenheid leiden.[179] Vergeleken met hun collega's met een normaal gewicht, hebben obese werknemers gemiddeld een hoger werkverzuim en nemen ze vaker ziekteverlof, waardoor werkgevers meer kosten maken en de productiviteit afneemt.[189] Uit een onderzoek met werknemers van Duke University bleek dat mensen met een BMI hoger dan 40 twee keer zo vaak een claim bij de ongevallenverzekering indienen dan mensen met een BMI van 18,5–24,9. Ze hadden bovendien meer dan 12 keer zoveel verloren werkdagen. De meest voorkomende blessures in deze groep waren het gevolg van vallen en tillen, waarbij het de benen, polsen of handen, en de rug betrof.[190] De Amerikaanse Alabama Employees' Insurance Board heeft een controversieel plan goedgekeurd om obese werknemers $25 per maand in rekening te brengen als ze geen stappen ondernemen om hun gewicht te verlagen en hun gezondheid te verbeteren. Deze maatregelen gingen in januari 2010 van kracht en zijn van toepassing op mensen met een BMI hoger dan 35 kg/m2 die het niet lukt om hun gezondheid in een jaar tijd te verbeteren.[191]
Specifieke bedrijfstakken, zoals luchtvaartmaatschappijen, gezondheidszorg en voedingsmiddelenindustrie, hebben speciale zorgen. Vanwege de toenemende obesitas hebben luchtvaartmaatschappijen hogere brandstofkosten en staan ze onder druk om stoelen breder te maken.[192] In 2000 kostte het extra gewicht van obese passagiers luchtvaartmaatschappijen US$275 miljard.[193] De gezondheidszorg moest in speciale voorzieningen investeren om extreem obese patiënten te behandelen, waaronder speciale tilapparatuur en bariatrische ambulances.[194] Kosten voor restaurants zijn hoger vanwege rechtszaken waarin ze ervan worden beschuldigd obesitas te veroorzaken.[195] In 2005 werd in het Amerikaanse Congres wetgeving besproken die burgerlijke rechtszaken tegen de voedingsmiddelenindustrie met betrekking tot obesitas zou moeten voorkomen; het is echter nooit tot een wet gekomen.[195]
Uit onderzoek, gepubliceerd in het begin van de 21e eeuw, blijkt dat obese mensen minder snel worden aangenomen voor een baan en minder snel een promotie krijgen.[115] Obese mensen krijgen bovendien voor hetzelfde werk minder betaald dan collega's die niet obees zijn. Obese vrouwen verdienen gemiddeld 6% minder en obese mannen 3% minder.[196]
Acceptatie van obesitas

Er bestaat een aantal organisaties die proberen te bevorderen dat obesitas geaccepteerd wordt. Dit soort organisaties is in de tweede helft van de 20e eeuw bekender geworden.[197] De Amerikaanse NAAFA (National Association to Advance Fat Acceptance – nationale vereniging ter bevordering van de acceptatie van lichaamsvet) is in 1969 opgericht en beschrijft zichzelf als een burgerrechtenbeweging gewijd aan de bestrijding van discriminatie wegens lichaamsomvang.[198][199][200] Binnen deze beweging zijn er echter ook mensen die het vastgestelde verband tussen obesitas en gezondheidsproblemen in twijfel trekken.[201] Activisme in verband met lichaamsvet blijft echter een marginale beweging.[202]
De ISAA (International Size Acceptance Association – internationale vereniging ter acceptatie van lichaamsomvang) is een niet-gouvernementele organisatie (ngo) die in 1997 is opgericht. Deze organisatie is meer mondiaal ingesteld, en is gericht op bevordering van acceptatie van lichaamsomvang en beëindiging van discriminatie op basis van lichaamsgewicht.[203] In Amerika strijden deze groepen vaak voor officiële erkenning van obesitas als vorm van invaliditeit. De Amerikaanse wetgever heeft echter bepaald dat de mogelijke kosten voor de volksgezondheid zwaarder wegen dan de voordelen van het opnemen van obesitas in antidiscriminatiewetten.[201]
Obesitas bij dieren
In vele landen is obesitas bij huisdieren een bekend verschijnsel. De percentages honden met overgewicht en obesitas lopen in de VS uiteen van 23% tot 41%; ongeveer 5,1% van de honden is obees.[204] Het obesitaspercentage bij katten was met 6,4% iets hoger.[204] In Australië is het obesitaspercentage bij honden in dierenartspraktijken vastgesteld op 7,6%.[205] Het risico van honden om obesitas te krijgen hangt samen met de vraag of hun baasje obees is; bij katten bestaat dat verband echter niet.[206]
Zie ook
Literatuur
- Georges Vigarello, Les métamorphoses du gras. Histoire de l'obésité du Moyen Âge au XXe siècle, 2010
Externe links
- Nederlandse Obesitasvereniging
Bronnen, noten en/of referenties
In de tekst:
|















